In questa illustrazione, plasmidi fagemidici infettano un batterio mirato. Credito:Christine Daniloff e Jose-Luis Olivares/MIT (illustrazione del plasmide per gentile concessione dei ricercatori)
L'aumento globale della resistenza agli antibiotici è una minaccia crescente per la salute pubblica, danneggiando la nostra capacità di combattere infezioni mortali come la tubercolosi.
Cosa c'è di più, gli sforzi per sviluppare nuovi antibiotici non stanno tenendo il passo con questa crescita della resistenza microbica, con conseguente urgente bisogno di nuovi approcci per affrontare l'infezione batterica.
In un articolo pubblicato online sulla rivista Nano lettere , ricercatori del MIT, il Broad Institute del MIT e di Harvard, e l'Università di Harvard rivelano di aver sviluppato un nuovo mezzo per uccidere i batteri nocivi.
I ricercatori hanno ingegnerizzato particelle, noti come "fagemidi, "capace di produrre tossine mortali per i batteri mirati.
I batteriofagi, virus che infettano e uccidono i batteri, sono stati usati per molti anni per trattare le infezioni in paesi come quelli dell'ex Unione Sovietica. A differenza dei tradizionali antibiotici ad ampio spettro, questi virus prendono di mira batteri specifici senza danneggiare la normale microflora del corpo.
Ma i batteriofagi possono anche causare effetti collaterali potenzialmente dannosi, secondo James Collins, il Termeer Professor of Medical Engineering and Science presso il Dipartimento di Ingegneria Biologica del MIT e l'Istituto di Ingegneria e Scienza Medica, che ha condotto la ricerca.
"I batteriofagi uccidono i batteri lisando la cellula, o facendolo scoppiare, " dice Collins. "Ma questo è problematico, in quanto può portare al rilascio di cattive tossine dalla cellula".
Queste tossine possono portare alla sepsi e persino alla morte in alcuni casi, lui dice.
Uno scoppio più gentile
In precedenti ricerche, Collins e i suoi colleghi hanno progettato batteriofagi per esprimere proteine che in realtà non hanno fatto esplodere le cellule, ma invece ha aumentato l'efficacia degli antibiotici quando consegnati allo stesso tempo.
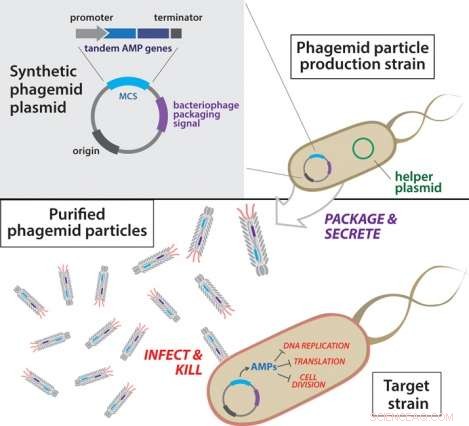
Panoramica sulla costruzione dei fagemidi antibatterici. I plasmidi fagemidici vengono prima trasformati in un ceppo produttivo che ospita un plasmide helper. Prossimo, le particelle fagemidi secrete vengono isolate dal ceppo di produzione e purificate. Le particelle fagemidi ingegnerizzate risultanti vengono quindi utilizzate per infettare i batteri bersaglio.
Per costruire su questo lavoro precedente, i ricercatori hanno deciso di sviluppare una tecnologia correlata che avrebbe preso di mira e ucciso batteri specifici, senza far scoppiare le cellule e liberare il loro contenuto.
I ricercatori hanno utilizzato tecniche di biologia sintetica per sviluppare una piattaforma di particelle chiamate fagemidi. Queste particelle infettano i batteri con piccole molecole di DNA note come plasmidi, che sono in grado di replicarsi indipendentemente all'interno di una cellula ospite.
Una volta dentro la cella, i plasmidi sono progettati per esprimere diverse proteine o peptidi, molecole costituite da corte catene di amminoacidi, che sono tossiche per i batteri, dice Collins.
"Abbiamo testato sistematicamente diversi peptidi antimicrobici e tossine batteriche, e dimostrato che quando si combinano un certo numero di questi all'interno dei fagemidi, puoi uccidere la grande maggioranza delle cellule all'interno di una coltura, " lui dice.
Le tossine espresse sono progettate per interrompere diversi processi cellulari, come la replicazione batterica, provocando la morte della cellula senza esplodere.
Targeting preciso
I fagemidi infetteranno anche solo una specifica specie di batteri, risultando in un sistema altamente mirato, dice Collins.
"Puoi usarlo per uccidere specie molto specifiche di batteri come parte di una terapia per l'infezione, risparmiando il resto del microbioma, " lui dice.
Quando i ricercatori hanno monitorato la risposta dei batteri alla reinfezione ripetuta con i fagemidi, non hanno riscontrato segni di significativa resistenza alle particelle. "Ciò significa che puoi fare più giri di consegna dei fagemidi, per ottenere una terapia più efficace, " lui dice.
Questo è in contrasto con l'infezione ripetuta con batteriofagi, dove i ricercatori hanno scoperto che i batteri hanno sviluppato resistenza nel tempo.
Sebbene Collins riconosca che i batteri alla fine svilupperanno resistenza a qualsiasi stress che viene loro posto, la ricerca suggerisce che è probabile che impieghino molto più tempo per sviluppare resistenza ai fagemidi rispetto alla terapia batteriofagica convenzionale, lui dice.
Un "cocktail" di fagemidi diversi potrebbe essere somministrato ai pazienti per curare un'infezione non classificata, in modo simile agli antibiotici ad ampio spettro utilizzati oggi.
Ma è più probabile che vengano utilizzati insieme a strumenti diagnostici rapidi, attualmente in fase di sviluppo, che consentirebbe ai medici di trattare infezioni specifiche, dice Collins. "Dovresti prima eseguire un test diagnostico veloce per identificare i batteri che il tuo paziente ha, e poi somministrare il fagemide appropriato per uccidere l'agente patogeno, " lui dice.
I ricercatori stanno pianificando di espandere la loro piattaforma sviluppando una gamma più ampia di fagemidi. Finora hanno sperimentato una serie di fagemidi specifici per E. coli, ma ora sperano di creare particelle in grado di uccidere agenti patogeni come il Clostridium difficile e il batterio Vibrio cholerea che causa il colera.
L'articolo dimostra che l'uso della biologia sintetica per modificare un gene in un fago per renderlo più tossico per un agente patogeno può portare a particelle antimicrobiche più efficaci rispetto agli approcci classici, dice Alfonso Jaramillo, un professore di biologia sintetica presso l'Università di Warwick nel Regno Unito, che non è stato coinvolto nella ricerca.
"La combinazione di dispositivi genetici sintetici con i fagi come veicoli di consegna consente un approccio sistematico per riprogrammare i batteri patogeni per la morte, " Spiega Jaramillo. "Anche l'attenzione [dei ricercatori] sui fagi non replicativi è molto appropriata perché quelle particelle sono più fattibili per l'uso nelle persone, in quanto non sono considerati organismi geneticamente modificati, " lui dice.
I ricercatori hanno creato una forma migliorata di terapia fagica che potrebbe diventare l'antibiotico del futuro, Aggiunge.
Questa storia è stata ripubblicata per gentile concessione di MIT News (web.mit.edu/newsoffice/), un popolare sito che copre notizie sulla ricerca del MIT, innovazione e didattica.